Die Lasertherapie gliedert sich in zwei Behandlungsarten:
- mit dem Argon Laser bei Diabetes, bei peripheren Netzhautdegenerationen und bei Venenthrombosen der Netzhaut. Hierbei werden kleine Narben an der Netzhaut gesetzt, um den Sauerstoffbedarf der Netzhaut zu reduzieren.
- mit dem Neodym – YAG Laser wird zur Nachbehandlung nach Staroperationen eine mehr oder weniger zarte Narbenmembran hinter der eingebauten Kunstlinse aufgetrennt.
Für den Augenarzt wichtig ist das Feld des Diabetes, eine Krankheit, die ausführlicher hier dargestellt werden soll:
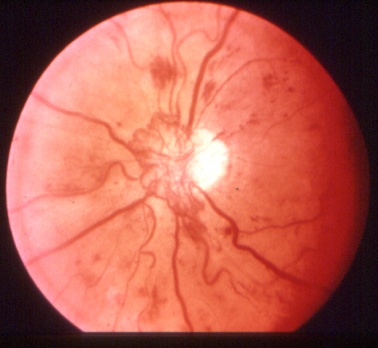
Diabetes und Auge
Zuckerkrankheit (Diabetes Mellitus) beruht auf einer Funktionsstörung der Bauchspeicheldrüse. Man unterschiedet zwei Haupttypen dieser Erkrankung. Bei dem bereits in der Jugend auftretenden Typ-I-Diabetes erzeugt die Bauchspeicheldrüse zu wenig Insulin. Der Typ-II-Diabetes dagegen beginnt meistens erst im höheren Lebensalter. In diesem Fall kann die Insulin-Produktion durchaus ausreichend sein, aber der Körper ist nicht in der Lage, das Insulin zu verwerten.
Infolge dieser Stoffwechselerkrankung verändert sich im Verlauf von etwa 5 Jahren die kleinsten Blutgefäße im gesamten Organismus. Dadurch entstehen die gefürchteten Spätkomplikationen, wie Nierenschäden bis zum völligen Versagen, Schädigungen der Nerven, vorzeitige Adernverkalkung. Auch heilen Wunden schlechter, und viele Diabetiker leiden unter „offenen“ Beinen. Durch Veränderungen an den größeren Herzkranzgefäßen treten oft erhebliche Herz-Kreislauf-Probleme auf. Am Auge bewirkt der Diabetes eine Erkrankung der Netzhaut, die man als diabetische Retinopathie bezeichnet.
Diabetische Retinopathie – eine verhängnisvolle Augenkrankheit
Sie entsteht, weil sich Gefäße der Netzhaut (Retina) verändern. Einerseits treten Gefäßverschlüsse auf, andererseits aber auch Aussackungen der kleinen Kapillaren. Im weiteren Verlauf bilden sich krankhaft neue Gefäße, die aus der Netzhaut in den Glaskörper wuchern. In diesem Stadium der diabetischen Retinopathie ist das Sehvermögen bereits stark gefährdet. Aus den kranken Gefäßwucherungen treten Blutungen in den Glaskörper ein, die die Sehachsen verlegen. Gleichzeitig können sich Stränge bilden, die wie „Zugseile“ die Netzhaut von ihrer Unterlage, der sie ernährenden Aderhaut ablösen. Diese Form der diabetischen Netzhauterkrankung bezeichnet man als proliferative diabetische Vitreo-Retinopthie. Wird ihrer Entwicklung nicht Einhalt geboten, führt sie unweigerlich zur Erblindung.
Dem Patienten bleiben die Veränderungen, die sein Sehvermögen zerstören, lange Zeit verborgen. Damit aber die Netzhautschäden so früh wie möglich behandelt werden können, ist es wichtig, dass jeder Diabetiker gleich zu Beginn seiner Erkrankung nd dann regelmäßig zum Augenarzt geht. Die Untersuchung, die erforderlich ist, um eine diabetische Retinopathie festzustellen, ihre Erschienungsform und ihr Stadium, ist für den Patienten in keiner Weise belastend.
Im wesentlichen unterscheidet man folgende Formen der Augenbeteiligung:
- Die (Augenhintergrund-) Retinopathie in ihrer milden, mäßigen oder schweren Ausprägung, bei der sich die Gefäßveränderungen auf die Netzhaut beschränken.
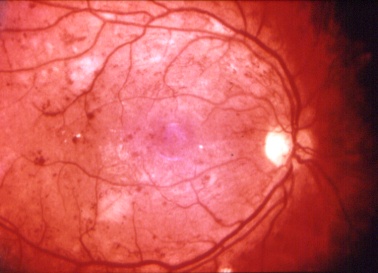
- Die noch schwerer wiegende fortgeschrittene proliferative Vitreo-Retinopathie mit ihren Gefäßwucherungen und Einblutungen in den Glaskörper und darüber hinaus, unabhängig von den beiden beschriebenen Veränderungen, die diabetische Makulopathie, d.h. die Bedrohung der Stelle des schärfsten Sehens in der Netzhautmitte mit Verfall der zentralen Sehzellen.
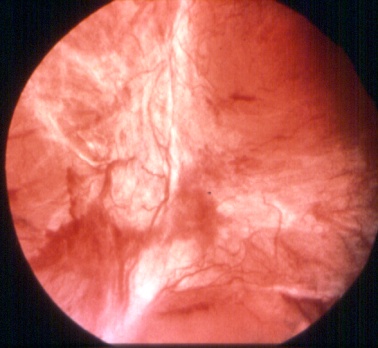
Diabetes und Auge – ein vielschichtiges Problem
Gerade in der Einstellungsphase mit Insulin können erhebliche Schwankungen der Sehschärfe auftreten, z.B. in Form einer vorübergehenden Kurzsichtigkeit. Daher ist es ratsam, während dieser Zeit auf das Autofahren zu verzichten. Grundsätzlich gilt: Besondere Aufmerksamkeit den Augen!
Behandlung der diabetischen Retinopathie
Je früher Gefäßveränderungen durch den Augenarzt erkannt und behandelt werden, desto sanfter kann die Behandlung sein.
In den noch nicht allzu fortgeschrittenen Stadien der diabetischen Retinopathie ist es heute möglich, durch die praktisch schmerzfreie Laserkoagulation das weitere Fortschreiten der Gefäßveränderungen zu verhindern. Bei schwerwiegenden Formen kann dank der Fortschritte in der Netzhaut-Glaskörper-Chirugie eine aufwendige Operation (Vitrektomie) diese Augen meist noch vor der völligen Erblindung bewahren.
Vorbeugen durch Früherkennung
Da die Veränderungen der Netzhautgefäße bereits sehr weit vorgeschritten sind, wenn sich für den Patienten die ersten Sehverschlechterungen bemerkbar machen, kann die Gefahr der Erblindung nur dadurch abgewendet werden, dass die diabetische Retinopathie gleich zu Beginn erkannt und rechtzeitig behandelt wird. Bei einer Feststellung der Sehschärfe allein – wie z.B. anlässlich einer Brillenbestimmung üblich – kann eine diabetische Retinopathie weder aufgedeckt, geschweige denn ausgeschlossen werden, zumal in den meisten Fällen die diabetischen Augenhintergrunds – Veränderungen nicht an der Stelle des schärfsten Sehens beginnen.
Die Empfehlungen der „Initiativgruppe zur Früherkennung diabetischer Augenerkrankungen“ lauten daher:
- Unmittelbar nach Feststellung des Diabetes mellitus sollte sowohl ein Typ-I- als auch bei Typ-II-Diabetikern eine augenärztliche Untersuchung erfolgen. Diese sofortige Maßnahme ist umso wichtiger als oftmals nicht bekannt ist, wie lange die diabetische Stoffwechselerkrankung bereits besteht.
- Vor Auftreten diabetischer Augenhintergrund-Veränderungen sind augen-ärztliche Kontroll-Untersuchungen unter Weitstellung der Pupille mindestens einmal jährlich erforderlich.
- Sind bereits Veränderungen der Netzhautgefäße entstanden, müssen die Patienten in wesentlich kürzeren Abständen augenärztlich untersucht werden – je nach Stadium der Erkrankung alle 3 bis 6 Monate.

